|
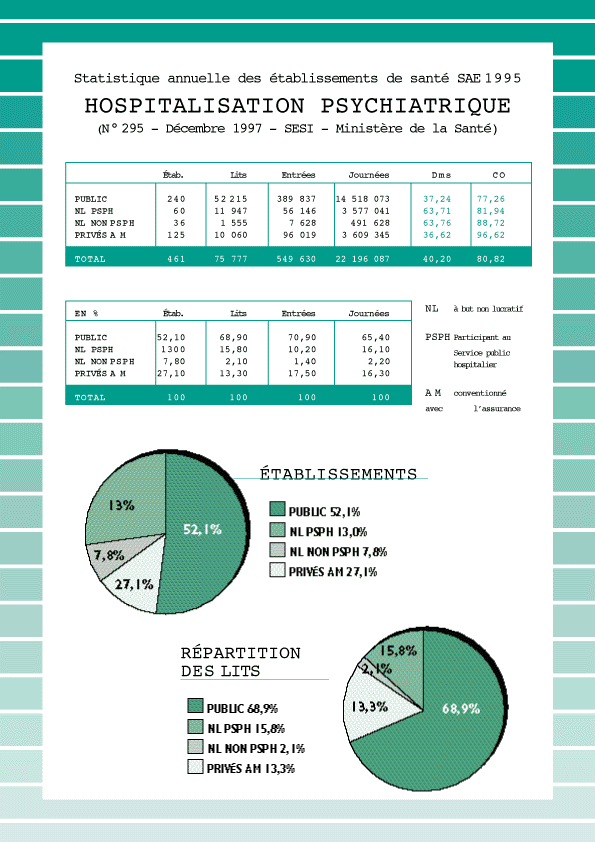
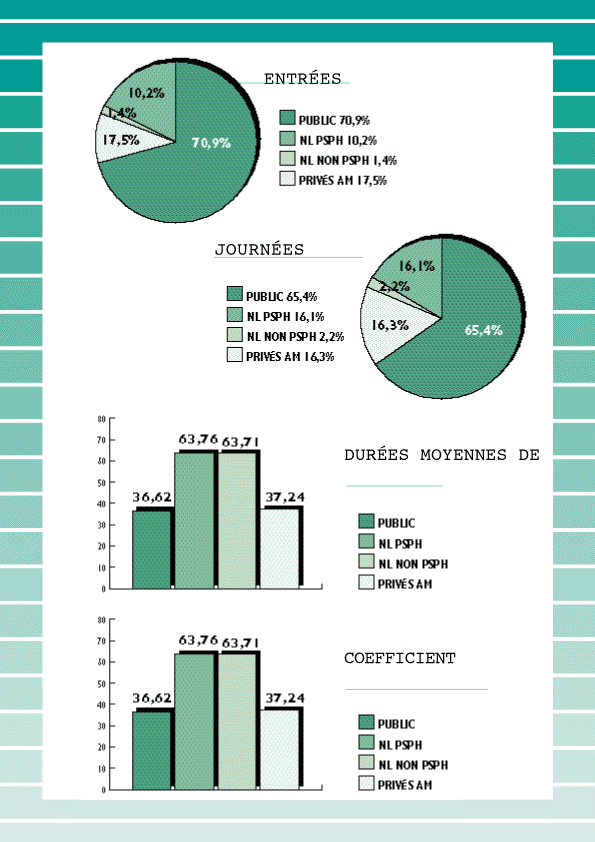
Les conditions d'accès à ces cliniques sont identiques à celles des hôpitaux. Il existe 125 cliniques neuropsychiatriques privées en France, totalisant environ 10 000 lits. S'il existe quelques cliniques de plus de 200 lits, la taille moyenne des établissements privés est de 70 à 80 lits. Une vingtaine de cliniques ont moins de 50 lits. Toutes fonctionnent sur le mode de la convivialité, de la disponibilité et de la proximité de l'équipe médicale.
En psychiatrie, il n'existe pas, à proprement parler, de séjour programmé comme cela peut se voir dans d'autres domaines. Par exemple, une opération chirurgicale portant sur une prothèse de hanche pourra être prévue au bon moment, tant pour le patient lui-même que pour le service opératoire. Par contre, un état mental nécessitant un séjour en milieu hospitalier se révèle en pleine période de crise, dans une phase aiguë qu'il convient de prendre en charge le plus vite possible, pour éviter la souffrance, prévenir les tentatives suicidaires, libérer la famille dans le désarroi le plus total. Dans une clinique psychiatrique, les malades sont d'abord ceux des médecins psychiatres qui y exercent. Ces médecins ont le plus souvent leur propre cabinet en ville. De temps en temps, en fonction du lieu d'implantation de la clinique, ils y exercent de façon permanente, recevant leurs malades en même temps qu'ils surveillent les patients hospitalisés. Dans tous les cas, les patients auront tendance à s'adresser d'abord à ces médecins qui décident de les hospitaliser ou non, en fonction de leur état de santé. Une hospitalisation en urgence sera donc traitée immédiatement et directement, sans aucun délai. Une autre façon d'être hospitalisé en urgence dans un établissement privé consiste à passer par un psychiatre de ville ou un médecin généraliste. Beaucoup de ces praticiens connaissent les cliniques de leur région. Ils peuvent y faire hospitaliser rapidement leurs patients, passant le relais à l'équipe médicale de la clinique tout en gardant le contact avec leur malade et sa famille.
François Meillier *
Directeur du Syndicat national C. Psy
LIBRE OPINION
PUBLIC-PRIVÉ, CONVERGENCES
La comparaison public-privé n'a de sens aujourd'hui que sur le thème de la complémentarité et du réseau. Nous sommes à la fois identiques et différents. Nous prenons en charge les mêmes pathologies, mais chaque secteur, chaque hôpital, chaque clinique avec sa conscience, sa dynamique propre, son sens de l'opportunité et de la nécessité, construit un outil de soins capable si possible de répondre à la demande, celle du terrain, celle des familles, et celle, plus contraignante, des tutelles. Nos traditions idéologiques nous opposent, mais nous nous rejoignons dans l'éthique et nous sommes contraints par l'économie. À la starisation des coûts et des budgets, répondons, ensemble, par une stratégie du soin, à proximité de nos patients et de leur famille. Allons vers eux et pour eux, uniquement pour eux. Sur ce terrain, nous devrions, sans peine, maîtriser nos destins.
Jean-Michel Léonardi *
Président du Syndicat national des cliniques de neuropsychiatrie privées
L'INVENTAIRE DES PATHOLOGIES
EN CLINIQUE DE NEUROPSYCHIATRIE PRIVÉE
Pour réaliser un inventaire des pathologies en clinique psychiatrique, il faudrait répertorier les pratiques de chacun des cent vingt-cinq établissements, en tenant compte de la personnalité de chaque psychiatre, ainsi que des "options" choisies par chaque établissement. De fait, chaque patient est traité sur mesure par son psychiatre, lequel agit librement en utilisant les moyens mis à sa disposition par la structure.
L'évidence est que nos pratiques sont différentes selon l'implantation géographique de l'établissement, l'environnement du patient, son contexte social, familial et professionnel, sans parler de sa structure de personnalité et de sa culture.
Mais, affirmer que les établissements psychiatriques sont tous différents et totalement spécifiques relève de la boutade. Hormis les troubles psychiatriques nécessitant la mise en application de la loi du 27 juin 1990 pour les hospitalisations sous contrainte, nos établissements accueillent toutes les formes de troubles psychiatriques, de la simple dépression réactionnelle au psychotique plus ou moins chronique en passant par tous les états intermédiaires possibles, y compris les états d'agitations, les tentatives de suicides, etc.
Nous accueillons toutes les couches sociales de la société et nos établissements sont loin de ne recevoir que des nantis comme le croit parfois le grand public.
La répartition des patients est de 40 % pour les hommes et de 60 % pour les femmes. La répartition des patients par âge montre :
* un premier pic pour la tranche des 40 à 49 ans (23,7 %),
* un second pic pour la tranche des 60 ans et plus (27,3 %),
* les femmes sont en moyenne plus âgées que les hommes.
L'origine géographique de provenance des patients montre que :
* 63 % des patients sont originaires du département de l'établissement,
* 19 % sont hors département mais résident dans la même région,
* 18 % sont originaires d'une autre région.
La répartition des pathologies traitées dans nos établissements est la suivante (selon la C.I.M. 10) :
4,4 % (F0) : troubles mentaux organiques. Démence de la maladie d'Alzheimer, démence vasculaire, syndrome amnésique organique induit par l'alcool ou d'autres substances psycho-actives, syndrome post-encéphalitique, syndrome post-commotionnel ;
7,5 % (F1) : troubles mentaux et du comportement liés à l'utilisation de substances psycho-actives, liés à l'utilisation d'alcool, d'opiacés, de dérivés du cannabis, de cocaïne, d'hallucinogènes, de sédatifs hypnotiques ;
26 % (F2) : schizophrénie, troubles schizotypiques, troubles délirants. Schizophrénie (paranoïde, hébéphrénique, catatonique, résiduelle, simple), troubles délirants persistants, troubles psychotiques aigus et transitoires, troubles délirants induits, troubles schizo-affectifs de type maniaque, de type dépressif ;
20,5 % (F3) : troubles de l'humeur. Épisode maniaque, trouble affectif bipolaire, épisodes dépressifs, trouble dépressif récurrent (avec ou sans syndrome somatique, avec ou sans symptômes psychotiques), troubles de l'humeur persistants (cyclothymie, dysthymie) ;
19,8 % (F4) : troubles névrotiques, troubles liés à un facteur de stress, troubles somatoformes. Troubles anxieux phobiques, trouble obsessionnel-compulsif, état dépressif réactionnel, troubles dissociatifs de conversion, troubles somatoformes ;
4 % (F5) : syndromes comportementaux associés à des perturbations physiologiques et facteurs physiques. Les troubles de l'alimentation (anorexie mentale, boulimie), les troubles du sommeil non organiques (insomnie non organique, hypersomnie non organique, somnanbulisme (cauchemars, terreurs nocturnes) ;
9,6 % (F6) : troubles de la personnalité et du comportement chez l'adulte. Troubles de la personnalité (personnalité paranoïaque, personnalité schizoïde, personnalité dyssociale, personnalité dépendante, personnalité anxieuse), troubles des habitudes et des impulsions (pyromanie, kleptomanie), troubles de l'identité sexuelle et de la préférence sexuelle ;
1 % (F7) : retard mental chez l'adulte. Ce sont les débilités légères ou graves, les oligophrénies, les déficiences mentales profondes ;
0,9 % (F8) : troubles du développement psychologique chez l'adulte. On trouve dans cette catégorie les troubles spécifiques du développement et du langage, les troubles des acquisitions scolaires, les troubles du développement moteur, les troubles du développement (l'autisme en particulier) ;
1,2 % (F9) : troubles du comportement et du développement apparaissant dans l'enfance se manifestant chez l'adulte. Les troubles hyperkinétiques, les troubles des conduites, les troubles émotionnels débutant dans l'enfance, les troubles du fonctionnement social. Cette longue liste montre toute la diversité des thérapeutiques et des prises en charge mises en place dans les cliniques de neuropsychiatrie privées. Nos établissements accueillent et traitent toutes ces formes de troubles, essentiellement en hospitalisation complète, en placement libre.
Cette énumération de troubles psychiatriques et de pourcentages aurait tout aussi bien pu être faite par le public, car une récente enquête faite en région PACA en juin 1997 a montré que les pathologies ainsi que les catégories socioprofessionnelles étaient identiques en pourcentage dans le public et dans le privé.
Docteur Pierre Rance (Marseille) *
les grands indicateurs de l'activité des cliniques
10 000 lits sont occupés de façon permanente. L'hospitalisation privée neuropsychiatrique sert près de 3 600 000 journées par an, ce qui nécessite 15 millions d'heures de travail, la préparation de 5 millions de repas, la distribution de plusieurs dizaines de millions de pilules, perfusions, la surveillance de milliers de traitements, le brassage de plusieurs tonnes de documents administratifs...
90 000 malades sont soignés chaque année dans les cliniques neuropsychiatriques. Ils sont issus de tous les milieux, relèvent parfois de l'aide sociale. Il peut s'agir aussi bien d'une dépression nerveuse que du suivi d'un malade à tendance suicidaire ou d'un jeune schizophrène. Souvent le malade est guéri à sa sortie. Parfois, il devra revenir régulièrement, pendant les phases critiques de sa maladie.
Les séjours en clinique psychiatrique durent entre 25 et 50 jours, rarement davantage. Après un traitement d'attaque à base de perfusions ou d'une chimiothérapie intensive, le malade peut bénéficier de sorties d'essai thérapeutique qui vont lui permettre de renouer progressivement les liens nécessaires avec sa famille et sa vie professionnelle.
Le prix d'un séjour en clinique privée se décompose en deux parties ; les honoraires du médecin et le prix de journée facturé par la clinique. En 1977, le prix moyen par jour, honoraires compris, s'inscrit dans une fourchette de 700 à 850 F, selon les régions. L'assurance maladie dépense environ 2,3 milliards de francs pour rembourser les frais de séjour et de soins des patients hospitalisés en clinique psychiatrique, soit moins de 1 % des dépenses hospitalières.
Si l'état du malade nécessite un séjour en chambre individuelle, l'assurance maladie la prendra en charge. Si, par contre, le patient souhaite une chambre particulière, elle lui sera facturée. Les prix varient selon les régions et le confort de la chambre (de moins de 150 F à 300 F environ).
Les médecins exercent sous la forme libérale. Leurs honoraires leur sont directement versés par le malade ou par l'assurance maladie. Les honoraires de surveillance sont équivalents à une consultation par jour. Les psychiatres exerçant en clinique privée ne demandent pas de supplément d'honoraires pendant un séjour en clinique.
Plus de 85 % des cliniques de neuropsychiatrie privées sont affiliées au Syndicat national des cliniques de neuropsychiatrie privées. La quasi-totalité des cliniques psychiatriques privées est conventionnée avec l'assurance maladie. La convention permet aux asurés sociaux de choisir librement l'établissement dans lequel ils souhaitent être soignés et être pris en charge exactement comme ils le seraient à l'hôpital public : ils bénéficient du tiers payant, de la prise en charge à 100 % de tous les frais dès lors qu'ils remplissent les conditions afférentes. En outre, le fait de choisir une clinique conventionnée leur garantit que l'établissement répond à toutes les conditions figurant dans la convention nationale : contrôle réguler de l'établissement par les agents et les médeceins-conseils des caisses d'assurance maladie, informations préalables sur les conditions d'hébergement, nécessité d'un règlement intérieur, contrôle de l'activité générale de l'établissement, informations sur les honoraires pratiqués par les médecins. La plupart des professionnels, y compris nos partenaires sociaux, savent que les garanties du fonctionnement correct des établissements privés sont sérieusement et régulièrement contrôlées.
LA PSYCHIATRIE PRIVÉE
Réflexions sur la psychiatrie,
les réseaux et les coopérations
Les cliniques privées s'inscrivent dans les réseaux de soins informels tissés depuis des années par la médecine libérale et les médecins du secteur public. Les médecins qui travaillent en hospitalisation privée, qu'ils soient ou non propriétaires des cliniques, ont fait leurs études et, pourrait-on dire, leurs classes, au sein de l'hôpital public. N'est-ce pas à ce moment précis que sont tissés ces liens professionnels qui, plus tard, nous permettent d'organiser un réseau efficace, solide et capable de répondre aux attentes de nos clientèles, qu'il s'agisse des patients du secteur public qu'il nous arrive de recevoir, ou de la clientèle privée orientée vers nos cliniques par les médecins libéraux ou par les spécialistes.
Il va de soi qu'en tant que gestionnaires d'établissement, nous organisons nos relations avec nos médecins de telle manière que nous puissions faire face à l'ensemble des demandes des clientèles attachées ou non à nos établissements.
Dans ce contexte, nous entretenons nos réseaux de correspondants et nous nous attachons à ce qu'un malade hospitalisé dans nos établissements ne soit pas suivi par nos médecins au-delà des strictes nécessités du séjour hospitalier. S'il y a lieu à suivi complémentaire, ce qui est du reste très fréquent, nous renvoyons ce patient à son médecin habituel. Celui-ci nous connaît, connaît la clinique et ses habitudes, travaille avec ses médecins et son personnel, et des liens amicaux, souvent, se forgent au-delà des liens professionnels. Peu à peu, nous construisons des réseaux qui se révèlent très efficaces sur le plan médical.
Qu'adviendrait-il si nous organisions ces réseaux de façon plus structurée, en établissant des structures précises et sans doute complexes à mettre en œuvre, en remettant aux DASS ou aux CRAM de longs listings de praticiens attachés, de pathologies prises en charge, de types de patients, etc. ? Bref, en fait de filières de soins très organisées, je ne suis pas sûr que nous obtiendrions un gain extraordinaire, tant en productivité qu'en qualité.
Il y a des "non-dit" plus efficaces que des écrits. En psychiatrie, la souplesse et une grande liberté, pour le patient comme pour le médecin, résultent d'une approche plus efficace dans la dispensation des soins. Lorsqu'il s'agira de contracter avec chaque praticien, de lui imposer des filières planifiées, et des comportements qui l'obligent à entrer dans des circuits organisés avec des obligations réelles ou supposées plus fortes que ce qui existe actuellement, je crains fort que nos amis libéraux ne s'y refusent, et à tout le moins renâclent. Or, la richesse d'un réseau repose nécessairement sur l'enthousiasme.
Dans un rapport de l'ENA, on lit cette phrase très courte, mais bien sentie, et qui sert d'introduction au chapitre sur les réseaux : "s'agit-il d'un effet de mode ou un impératif de santé publique ?"
Pour répondre à l'air du temps, chacun s'accorde sur le terme de réseau, mais en y mettant probablement ce qu'il a envie d'y mettre, c'est-à-dire :
* ses propres objectifs de développement,
* éventuellement des objectifs différents, en espérant déborder sur d'autres secteurs.
Pour notre part, le développement des réseaux de soins devrait nous permettre d'accéder plus aisément à ce que nous appelons les alternatives. Les textes réglementaires permettent, sur le papier, la création d'alternatives à l'hospitalisation. Dans la réalité, les cliniques privées ne sont pas du tout favorisées puisque pour chaque place d'alternative créée, il leur faudrait, selon ces textes, supprimer un, voire deux lits d'hospitalisation complète. Or, nos taux d'occupation sont à 100 %, et il nous manquerait plutôt des lits. Notre activité est ainsi freinée par ce dispositif réglementaire impitoyable qui nous empêche de développer nos entreprises et de répondre aux nouvelles donnes de la carte sanitaire et des schémas régionaux.
Si le développement des réseaux nous conduit vers une ouverture, par des coopérations avec nos confrères des hôpitaux publics, dans le cadre du redéploiement du secteur, nous sommes partants. Nous répondrions à une demande très forte de nos patients et de nos confrères et nous pourrions envisager des améliorations perfectibles en termes de moyens, en termes de qualité et de compétitivité.
Docteur Jean-Michel Léonardi *
Président du Syndicat C. Psy
LE BUREAU D'ASSURANCE QUALITÉ EN PSYCHIATRIE PRIVÉE
Le thème de la qualité, dans le contexte de restrictions que nous connaissons, succède au discours sur l'évaluation qu'il prolonge tout en le transformant.
Il paraît bien difficile de définir la qualité et ce terme regroupe et désigne un concept, une philosophie, une politique, une démarche stratégique des méthodes.
Les philosophes grecs pensaient que la médecine était un art aux caractéristiques particulières, qui mettait en jeu un processus qui n'est soumis qu'aux seules lois du hasard (exemple : un médecin donné traitait un patient, consciencieusement, en conformité avec les précepts appris. Hélas, en dépit de tous ses efforts, l'état de ce patient se détériorait. Un autre patient, bien que soigné de façon plus négligente par son médecin, retrouvait une santé plus florissante).
Ainsi, l'exécution appliquée des tâches ne garantissait pas une meilleure issue que le hasard, en conséquence les anciens Grecs, proposaient que l'objectif de la médecine ne soit pas l'obtention d'un résultat favorable (bien hypothétique), mais de tout faire pour obtenir ce résultat.
Traduit en termes actuels, cela voudrait dire que l'évaluation de la qualité des soins devrait plus porter sur la qualité des moyens mis en œuvre, plutôt que sur les résultats obtenus.
Étudier la qualité, en matière d'hospitalisation revient à prendre en compte :
* Le point de vue du patient sur sa santé, son environnement, son sentiment de bien-être ou mal être, en intégrant des critères d'ordre psychologique, physique ou social.
* Le point de vue du médecin sur le lieu thérapeutique, l'adéquation de celui-ci au projet de soins.
* Le point de vue du personnel, des intervenants dans le domaine du soin, leur positionnement dans une spirale d'interactions pas toujours évidentes à mettre en relief.
Au fil du temps et des différentes études sur la qualité des soins, la notion de malade semble abandonnée au profit de celle de client, d'ayant droit, d'usager, et même (ai-je lu) bientôt de rescapé !
La qualité n'est pas un luxe et repose sur une "satisfaction du besoin et du désir du consommateur" dans le respect des règles de la santé publique. L'évaluation de la qualité est complexe.
Loin de figer nos pratiques au sein de nos établissements, elle doit nous permettre de développer nous-mêmes des évaluations avant de se les voir imposer. Il est temps de montrer ce que nous savons faire, ce que nous faisons, et dans quelles conditions ce savoir-faire s'exerce.
Pour qu'une démarche de qualité soit opérante, il existe des préalables :
* Reconnaître au client de l'établissement des droits impose aux professionnels une remise en cause de leur toute puissance.
* Une démarche qualité légitime des pratiques professionnelles validées, responsabilise les professionnels par une démarche participative. Elle force à trouver des solutions.
* Il s'agit d'évaluer pour évoluer, découvrir des gisements de ressources, des leviers possibles de transformation, introduire une dynamique de changement.
Le BAQHP-Psy existe depuis 1993. Il mobilise une trentaine de personnes issues des établissements (directeur, médecins, infirmiers). L'objet de ce groupe de travail consiste à mettre en place un outil capable de permettre une évaluation des établissements en déterminant différents critères permettant de cibler la qualité.
Ce groupe de travail a décidé d'élaborer son propre recueil de référentiels et compte à ce jour plus de 180 fiches d'évaluation, chacune établie selon quatre niveaux de qualité et accompagnée le plus souvent d'un bref commentaire expliquant la philosophie générale du critère d'évaluation.
Le BAQHP-Psy, bien entendu, a utilisé les résultats des travaux de l'ANDEM qu'il cherche à compléter en proposant une approche peut-être plus synthétique, rendant l'évaluation plus adaptée à la taille et la nature des établissements psychiatriques qui sont des structures beaucoup plus petites évidemment que les hôpitaux et donc bénéficiant d'une plus grande flexibilité.
Le référentiel comporte des questions privilégiant des éléments qui laissent le moins de place possible à l'interprétation bien que la subjectivité soit bien difficile à écarter dans notre activité. Il existe chez chacun des participants, une volonté de dépasser les pratiques individuelles de nos établissements pour confronter les méthodes et essayer de trouver, pour chaque aspect de notre fonctionnement abordé, les critères de qualité les plus pertinents.
Un autre souci, c'est de redonner à l'écrit la place qui lui revient tout en évitant de ne pas privilégier systématiquement ce type de communication. On sait bien que l'oral dans notre discipline est très important comme moyen de communication.
L'un des aspects les plus originaux de l'approche BAQHP-Psy est de regrouper des professionnels de cliniques psychiatriques, que ce soit des psychiatres ou des gestionnaires qui élaborent ensemble une évaluation tenant compte du rôle que chacun peut tenir au sein de son établissement. La présence de psychiatres et de gestionnaires donne à l'évaluation une dimension reconnue à la fois sur le plan médical et sur le plan administratif.
L'un des apports et non des moindres de cette réflexion commune est la propagation à de nombreux établissements du principe même de l'évaluation, nous préparant ainsi à affronter et recevoir les consignes de autorités de tutelle.
Docteur Dominique Lusignan *
Clinique Jeanne-d'Arc, Saint-Mandé
LITS DE NUIT
ET LITS DE CRISES
Outils efficaces de réinsertion
Les autorisations de création de lits ou de places nouvelles sont rares en psychiatrie privée. Une seule clinique dispose de quelques "lits de nuit" et d'un service dit de "lits de crise".
À l'origine, le projet d'installation de lits de nuit s'inscrivait dans le prolongement de la prise en charge de l'établissement afin de disposer :
* d'un système "porte d'admission" qui permettait d'être plus disponible face à l'urgence mais aussi face à la crise,
* d'un système d'hospitalisation normal, disponible lui aussi face à l'urgence et dynamique dans son concept,
* un système "porte de sortie" qui permettait de favoriser la réinsertion d'un certain nombre de patients.
Aucune admission directe ne peut se faire dans ces lits de nuit sans qu'elle ne soit précédée d'une hospitalisation normale.
L'équipe comprend :
* une psychologue à temps partiel,
* deux infirmières assurant les gardes de nuit,
* un infirmier coordinateur qui assure la liaison avec le milieu associatif et social.
Cette équipe a souhaité que l'organisation du service de nuit soit autonome, séparée du service d'hospitalisation habituelle, pour fonctionner comme une sorte de club thérapeutique avec un certain nombre d'objectifs précis qui vise à favoriser la vie en groupe : les repas sont pris à des heures non hospitalières, ensemble, soignants-patients, tout le monde ayant participé à la mise du couvert, au réchauffage des plats, à la vaisselle, etc.
Les patients peuvent intégrer le service de nuit après que leur projet thérapeutique ait été élaboré avec l'équipe siognante. Les objectifs sont ciblés en plusieurs items, recherche d'emploi, recherche d'un logement, la resocialisation, l'intégration à un stage de formation, la reprise d'études, la réhabilitation familiale ou un autre objectif d'un tout autre ordre.
Les patients qui sont hospitalisés dans cette structure sont des patients qui ont inévitablement souffert d'un désordre psychologique sévère ayant donc nécessité une hospitalisation. Néanmoins, la combinaison des drames psychologiques associés à des drames sociologiques constitue des critères tout à fait défavorables à la réhabilitation, à la réinsertion et à la consolidation de l'état psychique de bonne qualité.
Un des aspects importants du travail réside dans l'accompagnement d'une reprise progressive de dialogue entre le patient et sa famille. Les difficultés relationnelles intrinsèques à la maladie psychiatrique aboutissent souvent à des situations d'exclusion au niveau social et professionnel, ainsi qu'à des moments de rupture au sein même du couple. Un contrat écrit et signé concrétise le projet et les obligations qu'il comporte.
L'évaluation des résultats de cette structure donne 44 % d'objectif atteint, 30 % d'objectif atteint partiellement et 26 % d'échec pour un taux d'occupation de 60 %.
Le rôle de l'équipe soignante rejoint alors un travail d'accompagnement et de conseil psychologique, le soignant intervenant d'une façon neutre et faisant tiers dans des situations où le dialogue est rompu.
Le service de nuit est ouvert de 18 heures à 9 h 30 le matin. Les patients sont reçus le soir par l'infirmier et par la psychologue et vus chaque soir par un psychiatre, chargés, à tour de rôle et quotidiennement, de ces lits de nuit.
Ce système de lits de nuit est un outil très intéressant qui nous permet de tendre la main à des personnes fragilisées. Cela a créé un véritable élan de complémentarité avec l'hospitalisation normale. L'attitude des patients est tout à fait étonnante dans la mesure où leur comportement change de tout au tout, entre le comportement un peu oisif et passif de l'hospitalisation normale, et le comportement entreprenant dans ce club thérapeutique.
Quant à l'unité de lits de crise, elle est constituée de six lits placés sous l'autorité d'une équipe de soignants regroupant infirmières, psychiatres et psychologues.
Ce type d'hospitalisation repose sur un concept psycho-pathologique particulier, bien différent de celui de l'urgence. En effet, la crise ne se résume pas à l'évocation d'une symptomatologie aiguë ou d'une pathologie, mais essaye d'englober l'individu-symptôme et son environnement dans un processus dynamique et évolutif.
Cette crise peut être un moment clé de l'existence (adolescence, ménopause, cinquantaine...), un moment conjoncturel ou encore l'expression de l'aggravation d'une pathologie psychiatrique ou d'un problème de personnalité.
L'intervention de crise a pour objet essentiel de mettre en évidence le noyau de cette crise. La crise est en quelque sorte ce moment où tout peut encore arriver.
L'hospitalisation en lit de crise permet la mise à distance du conflit éventuel. Elle permet de réengager un dialogue et d'amener à une prise de conscience de la réalité, parfois déniée par l'entourage.
L'institution joue un rôle d'espace intermédiaire, médiateur, apte à contenir les angoisses générées et parfois libérées dans la crise.
Les soins sont intensifs, avec une grande présence de soignants et une attention toute particulière pour la notion d'alliance thérapeutique. L'hospitalisation est brève, inférieure à huit jours et elle se poursuivra en ambulatoire. Les indications sont délicates à préciser car il s'agit de prendre en compte le contexte, la personnalité et les capacités supposées d'élaboration et de volonté de changement. L'important est d'amorcer un projet thérapeutique et d'engager une dynamique de changement.
Pour cette unité, le projet contractuel avec l'assurance maladie exige qu'après sept jours, soit le patient sort de la structure, soit il est placé en hospitalisation normale. Par ailleurs les indications doivent être suffisamment réfléchies car, en terme d'évaluation des résultats, au moins quarante pour cent des patients de cette structure doivent pourvoir quitter l'établissement sans séjour hospitalier.
Docteur Alain Nicolet *
Clinique de Penan Dalar-Guipavas
LA QUALITÉ
EN
PSYCHIATRIE
La préoccupation actuelle des personnels et des cadres est tournée vers la qualité. Dans de nombreux établissements de soins, la qualité des prestations relève uniquement du personnel, de sa gentillesse et de sa disponibilité. Actuellement, ces valeurs restent insuffisantes. La qualité ne se décrète pas, ne s'improvise pas, mais elle est réfléchie, construite et évaluée. Il s'agit bien d'une méthodologie appelée Démarche d'Assurance Qualité.
Les programmes d'assurance qualité s'inscrivent dans une politique visant à optimiser la prise en charge des patients et leur satisfaction. La première étape de la mise en place du plan d'optimisation de la qualité a reposé sur :
* l'engagement de la direction,
* une large diffusion des informations,
* la nomination d'un responsable assurance qualité et d'un comité de pilotage,
* un plan de formation à la qualité a été établi.
La réalisation d'une auto-évaluation globale de la clinique à partir d'un référentiel professionnel permet de générer des communications inter services et une remise en question des pratiques professionnelles avec des améliorations immédiates des dysfonctionnements.
L'analyse des processus en vue de l'amélioration de la qualité comporte l'identification des causes, la détermination des moyens et des actions à mettre en œuvre. Après la parole et l'écoute, cette méthodologie donne une place privilégiée à l'écrit. Le questionnaire de satisfaction des patients, des fiches d'incidents, l'évaluation des dossiers, les chantiers sont infinis... Réduire la non-qualité nous permettra de diminuer les coûts, d'améliorer le service rendu ainsi que la satisfaction des patients. La qualité implique la participation, le travail en groupe pluridisciplinaire, quel que soit le niveau hiérarchique de chacun. Elle permet à chacun de s'investir dans son travail et d'en être bénéficiaire.
Claudine Drouin *
Responsable Qualité-Médipsy
|