
 |
Psychothérapie et pharmacothérapie |
La question de la (psycho)thérapie et de la (pharmaco)thérapie des troubles psychiques peut s’aborder sous l’angle pratique de leurs articulations dans un traitement. C’est ce que font Michelle B. Riba et Richard Balon, dans un ouvrage que nous présentons brièvement, ainsi que Karina Hansen, concernant la schizophrénie, et Philippe Mazet, à propos de la dépression de l’enfant et de l’adolescent, dans deux articles de synthèse. Pour la schizophrénie, une étude d’excellente qualité de MacFarlane a permis de montrer l’intérêt de coupler psychothérapie (familiale dans ce cas) et pharmacologie. Mais de telles études sont rares et il est souhaitable de les développer pour fonder plus solidement ces résultats. Concernant l’utilisation des ISRS chez l’enfant/adolescent dépressif, Ph. Mazet revient sur la polémique à propos de leur efficacité, pour laquelle il n’existe guère de données convaincantes, et de l’augmentation du risque suicidaire associé, qui reste modérée mais pour laquelle il existe des données fortes. Pour l’auteur, si les traitements psychothérapiques de la dépression chez l’enfant/adolescent s’avèrent, cliniquement, « particulièrement efficaces », il n’est cependant pas exclu que les ISRS aient une action psychotrope efficace, et que leur utilisation demeure pertinente dans les états dépressifs sévères persistants, après qu’une psychothérapie bien conduite ait échoué. Leur utilisation devrait cependant être réservée, pour cette tranche d’âge, aux seuls spécialistes.
La question peut également être abordée sous l’angle du débat toujours renouvelé de « l’esprit et du cerveau ». « Changez l’esprit et vous changerez le cerveau », affirment en exergue de leur article Hervé Allain et Danièle Bentue-Ferrer. Les importants résultats de Kandel sur la plasticité cérébrale et la variabilité épigénétique viennent soutenir cette assertion, qui justifie que la psychothérapie n’est pas qu’une « conversation », mais qu’elle induit une « modulation neurophysiologique modifiant la structure neuronale ». Les études en neuro imagerie viennent l’illustrer, par exemple dans le cas des TOC, en relation avec le métabolisme du noyau caudé. Les auteurs considèrent que cette « vision neurophilosophique semble prometteuse pour la psychiatrie de demain ».
Au-delà du strict contenu de ce n° 48 de « Pour La Recherche », cette notion de « vision neurophilosophique », dont on en trouvera un bon exemple chez Louis Cozolino, un psychologue qui présente dans un ouvrage1, 2 le paradigme émergent du « psychotherapist-as-neuroscientist », suscite la réflexion. Le développement actuel de ces formes de « naturalisation » de la psyché requiert une mise en perspective philosophique, épistémologique et sociologique. C’est ce que fait Alain Ehrenberg dans un article sur le « sujet cérébral »3, 4, dans lequel il discute le programme fort des neurosciences, qui englobe dans cette « nouvelle » discipline reine « le social, le cérébral et le mental ». Surtout, il montre que « cet organe [le cerveau] ne peut plus être considéré aujourd’hui seulement comme un objet scientifique et médical, il est aussi promu comme un acteur social » et se demande si « l’opinion [est] sur la voie d’adopter l’idée que nos difficultés relationnelles et psychologiques ne sont pas personnelles, mais neurochimiques ? S’agit-il d’une métaphore ? D’une vaine proclamation à laquelle personne n’adhère vraiment ? D’un nouveau langage de justification de nos actions susceptible de se diffuser socialement ? ». La question est d’importance, et elle a des conséquences pratiques, y compris sur la thérapeutique. (Se) penser, par exemple, en termes de
« sujet de l’inconscient » (structuré comme un langage) ou en termes de « sujet du noyau caudé » (structuré par son métabolisme) détermine des valeurs et des pratiques fort différentes. Pierre-Henri Castel, dans sa remarquable bibliographie chronologique sur l’évolution de la névrose obsessionnelle aux TOC5, montre bien cette évolution des catégories de pensée, vers la neurobiologisation des TOC, dont il situe la bascule définitive en 19916.
« Nous sommes un redoutable mélange d’acides nucléiques
et de souvenirs, de désirs et de protéines. Le siècle
qui se termine s’est beaucoup occupé d’acides nucléiques
et de protéines. Le suivant va se concentrer sur les souvenirs et
les désirs. Saura-t-il résoudre de telles questions ? »7.
Le saura t-il, mais surtout, comment le fera t-il ?
* X. B. -Chercheur CESAME (UMR 8136 CNRS/INSERM/Paris V)
1. Cozolino, L. (2002). The neurosciences of psychotherapy, building and rebuilding the human brain, Norton, New York, ,
2. On trouvera une lecture critique de l’ouvrage par Roy Sugarman sur http://mentalhelp.net/poc/view_doc.php?id=1836&type=book&cn=91.
3. Ehrenberg, A. (2004a). « Le sujet cérébral
- Neurosciences, psychiatrie, individualisme ». Esprit,
novembre, en ligne sur
http://cesames.org/Textes%20et%20documents/esprit-11-04.pdf.
Une approche différente de la question, que l’on pourra mettre
en tension avec celle d’A. Ehrenberg, est présentée par
Fernando Vidal, psychologue, dans son article « le sujet cérébral :
une esquisse historique et conceptuelle », Psychiatrie, Neurosciences,
Sciences Humaines, Volume III, Numéro 11, Janvier février
2005.
4. On pourra également consulter « la dépression, un succès médical et social », Panorama du Médecin, 10Mars 2006, N° 5010.
5. En ligne sur http://pierrehenri.castel.free.fr/Articles/ChronoTOC.htm
6. Avec l’article de Judith Rapoport. (1991). Recent advances in obsessive-compulsive disorder, Neuropsychopharmacology 5 ; 1 : 1-10.
7. Jacob, F. (2000). La Souris, la Mouche et l’Homme, Paris, Odile Jacob, (en poche) - cité par A. Ehrenberg, op. cité.
« Changez l’esprit et vous changerez le cerveau »
L’objectif du pharmacologue est de mettre en évidence une propriété pharmacologique, intrinsèque au médicament, en dehors de toute influence autre, placebo, psychothérapie ou environnement. On conçoit donc que le fossé identifié entre psychothérapie et pharmacothérapie est d’ordre méthodologique et non idéologique. L’utilisation des psychotropes chez l’homme obéit à cette démarche mais n’exclut pas qu’en thérapeutique, l’effet final du médicament sera précisément la sommation de l’effet intrinsèque et des autres facteurs influençant le comportement, l’humeur, les émotions et la cognition. La question posée est double : 1) le médicament peut-il modifier des états longtemps considérés comme du ressort exclusif de la psychologie ou de la conscience tels l’émotion, l’éthique, les prises de décision… ? 2) la psychothérapie a-t-elle un impact identifiable sur la biologie du cerveau ? Les présentes lignes ont pour but, à travers la plasticité du cerveau, de démontrer que des concepts apparemment d’ordre virtuel pour le biologiste, possèdent un substratum anatomo-chimique et que les mots, dans leur possibilité de modifier ces états physiques, peuvent se comparer au médicament. Pour le pharmacologue, le défi est d’établir un lien entre la relation patient-psychothérapeute et les structures moléculaires relayant cette action. Pour le neurobiologiste la perspective d’aborder la conscience humaine comme champ d’analyse semble se dessiner (Delacour, 1997 ; Gabbard, 2000).
Les phénomènes cognitifs conscients ou inconscients, même les plus complexes comme la mémoire, l’attention, le langage, reposent sur des mécanismes biologiques (Allain et al, 2006). L’exemple de la mémoire et de sa définition élémentaire qu’est la potentialisation à long terme (Long Term Potentiation, LTP) est particulièrement illustratif. Apprendre modifie l’anatomie du cerveau. Bailey et Kandel (1993) ont démontré que chez l’Aplysie, un escargot marin, le nombre de synapses doublait en situation d’apprentissage mettant en jeu la mémoire à long terme. Des rats vivant dans un environnement complexe possèdent un plus grand nombre de synapses par neurones que des rats élevés en isolement (Greenough et al, 1987). Chez l’homme, nombre de travaux ont montré un lien entre un apprentissage musical intensif et des modifications anatomiques objectivées par l’imagerie cérébrale. Par exemple, des modifications de la densité synaptique ont pu être indirectement démontrées en magnétoencéphalographie, chez des violoncellistes de haut niveau, par rapport à des mélomanes ou à des témoins dénués de pratique musicale (Pantev et al, 1998). Si la structure d’un gène ne peut être modifiée par l’apprentissage, l’étape transcriptionnelle, elle, peut être régulée par les facteurs environnementaux ; c’est ce qu’il est convenu d’appeler l’épigénétique, dont l’effet de taille est mal appréhendable. Ces changements, non seulement contribuent à l’établissement des bases biologiques de l’identité mais peuvent induire et maintenir des comportements considérés comme pathologiques (Kandel, 1998). Schématiquement, le fonctionnement de la mémoire explicite (ou déclarative) implique les aires du lobe temporal et plus spécialement l’hippocampe ; elle concerne la mémorisation des faits et des données biographiques. Le fonctionnement de la mémoire implicite (ou procédurale) met en jeu les ganglions de la base ; elle concerne la mémorisation des apprentissages et encode les expériences émotionnelles précoces où les relations d’attachement jouent un rôle prééminent. Son fonctionnement n’est pas conscient et elle influence les comportements sur le long terme. Amini et al (1996), en ce sens, postulent que la psychothérapie n’est pas simplement une conversation et un échange d’idées mais une relation d’attachement induisant une modulation neurophysiologique modifiant la structure neuronale. Les patients participant à une psychothérapie mobilisent leur mémoire implicite et engagent un mécanisme permettant une modification du matériel mémorisé. L’expérimentation animale nous a appris que l’extinction d’une peur conditionnée n’est pas un phénomène passif relevant d’un oubli spontané, mais au contraire un processus actif, impliquant un nouvel apprentissage (Liggan et Kay, 1999). En Psychiatrie, le stress post-traumatique (Post Traumatic Stress Disorder, PTSD) constitue un exemple de peur acquise et d’anxiété associée engendrant une hypervigilance et des comportements inadaptés. Les faits relatifs au traumatisme sont encodés par la mémoire implicite dont la traduction en imagerie cérébrale se résume à une activation métabolique de l’amygdale lors de la mémorisation d’évènements à forte charge émotionnelle (Cahill et al, 1996). La prise en charge de ce PTSD peut être pharmacologique (Allain et al, 2003), mais l’extinction peut aussi résulter d’un entraînement actif, conduit par un psychothérapeute. Celui-ci, en sollicitant la mémoire de son patient active l’amygdale et induit un nouvel apprentissage et une nouvelle trace mnésique permettant l’atténuation des évocations sensorielles et cognitives associées au traumatisme (Liggan et Kay, 1999).
Les techniques les plus avancées de la neuroimagerie ont permis de
visualiser, en direct, les modifications neurobiologiques associées à certains « états-mentaux » et à la
pathologie (Beutel et al, 2003).
Au-delà des débats méthodologiques, la revue de Roffman et
al (2005) recense les principaux travaux évaluant les corrélats
entre neuroanatomie fonctionnelle et psychothérapie. Il semble établi
que la psychothérapie peut produire une modification (métabolisme,
réceptologie, synaptologie…) de certaines structures cérébrales,
détectable en imagerie fonctionnelle. La plupart des études publiées,
axées sur les phobies ou la maladie dépressive, s’accordent à montrer
que les traitements réussis restaurent les paramètres évalués
au niveau de ce qui est observé chez le sujet sain. De plus, ces changements
sont similaires à ceux obtenus avec un traitement médicamenteux,
laissant penser que les cibles sont, au moins partiellement, communes (Etkin et
al, 2005).
Par exemple, dans le trouble obsessionnel-compulsif (TOC) différentes études
montrent de façon convergente que les thérapies comportementales
provoquent une baisse du métabolisme au niveau du noyau caudé,
résultat en accord avec ce que l’on sait de la physiopathologie
de cette maladie. Dans une étude menée en fluorodésoxyglucose-tomographie
d’émission de positons (PET-Scan), la fluoxétine,
comme la psychothérapie, normalise le métabolisme du glucose
dans cette structure (Baxter et al, 1992). Le chapitre de la
dépression est riche, non seulement en travaux tentant de préciser
les corrélats entre l’imagerie fonctionnelle et la clinique (Drevets,
1998), mais surtout observant, avec des précautions oratoires, que certaines
psychothérapies normalisent les anomalies de départ, au même
titre que le médicament, ici la venlafaxine ou la paroxetine (Brody et
al, 2001 ; Martin et al, 2001). Un autre exemple, cette fois
dans la phobie, démontre en PET-Scan, que la thérapie cognitivo-comportementale
contribue à elle seule à « recabler » (rewire)
le cerveau (Paquette et al, 2003).
L’essai clinique
La méthode utilisée dans l’essai clinique randomisé en
double-aveugle est une piste incontournable pour mettre en évidence,
certes le bénéfice apporté par le médicament ou
une autre approche thérapeutique, mais aussi l’impact de l’effet
placebo ou encore le bénéfice supplémentaire apporté par
une association de moyens thérapeutiques (exemple psychothérapie
+ médicament verum).
L’étape initiale de tout essai clinique, souvent passée
sous silence, est de correctement définir le moyen thérapeutique
testé, puisque a priori, selon les canons de la méthodologie
de la recherche clinique, tout est évaluable et quantifiable. C’est
ici que seront mis en « concurrence », la molécule
chimique (médicament, nutriment…), la technique chirurgicale
ou électrophysiologique (neurostimulation, stimulation magnétique
transcranienne), l’acupuncture, la prière d’intercession
(Halperin, 2001), la psychanalyse ou les différentes formes de psychothérapies
telles la thérapie cognitivo-comportementale (Paquette et al,
2003) ou encore les interventions psychosociales, psycho-éducationnelles
(Beecham et al, 2006 ; Bernhard et al, 2006) ou encore
et plus récemment les techniques de réalité virtuelle
(Hoffman et al, 2006). Les critères d’efficacité seront
les mêmes quelle que soit la technique évaluée : échelles
cliniques, neuroimagerie, qualité de vie, adaptation sociale… Une évaluation
de la taille d’effet et de la magnitude du changement induit viendra
comme complément à la statistique.
L’exemple de l’effet placebo est clair, notamment pour ce qui concerne
le système nerveux central et les maladies neurologiques (Allain et
al, 2003 ; Zubieta et al, 2006), surtout suite au travail
récent démontrant en PET-Scan que des mécanismes anticipatoires
reposant sur les systèmes opiacés, conditionnent l’effet
antalgique du placebo dans une douleur expérimentale provoquée
(Zubieta et al, 2005). Cette lecture biologique de « l’effet
de l’espoir » est bien évidemment partielle à la
lumière des neurosciences, mais possède le mérite de réconcilier
la neurobiologie avec des concepts utilisés en thérapeutique
telles l’empathie ou l’alliance thérapeutique, qui sont
des facteurs reconnus de la variabilité de la réponse au traitement.
Différentes revues ou méta-analyses récemment publiées
compilent les résultats des essais cliniques évaluant l’intérêt
des traitements psychothérapeutiques utilisés seuls ou en association
avec des médicaments dans la dépression de l’adulte (Frank et
al, 2005 ; Hollon et al, 2005 ; McPherson et al,
2005) et les troubles anxieux (Mitte, 2005), ou chez l’enfant et l’adolescent
(Compton et al, 2004).
Les liens entre les Neurosciences et la Psychologie sont d’actualité si l’on observe la présence (diversement appréciée) du Dalaï-Lama au dernier congrès américain des Neurosciences à Washington (Battacharjee, 2005 ; Cyranovski, 2005), si l’on relit le rapport et les conclusions de l’INSERM (2004) sur les thérapies non médicamenteuses en Psychiatrie ou encore si l’attention est portée à la littérature confrontant ces approches éloignées en théorie et en pratique (Pewzner-Apeloig, 2005). La tâche n’est pas aisée car elle nécessite une solide connaissance des champs comparés avec le risque de mauvaise interprétation, comme cela a été souligné par Brunod (2005) à propos de l’analyse faite par Damasio, neuropsychologue, des propositions de Descartes sur la « liaison des idées de l’esprit avec les traces du cerveau ». Une définition exacte de la technique employée ainsi que des cibles cliniques visées (schizophrénie, trouble bipolaire, trouble anxieux, alcoolo dépendance…) précédera l’annonce des bénéfices obtenus et toute supputation quant à un mécanisme d’action potentiel sur les structures cérébrales et les mécanismes neurochimiques sollicités pour expliquer le résultat. Cette démarche est classiquement adoptée par la pharmacologie clinique, imprégnée de la médecine fondée sur la preuve (evidence-based medicine). Malgré tout, le point de vue du pharmacologue sur une stratégie thérapeutique, objet de la présente réflexion sur les psychothérapies, peut lui-même être parfois divergent selon le lieu d’observation (prescripteur, pharmacovigilant, méthodologiste, officiel des Agences…) comme nous avions tenté d’en rendre compte à propos de l’image véhiculée par les médicaments indiqués aujourd’hui dans les démences (Allain et al, 2006). Pour l’homme de terrain, seul le résultat compte et, en ce sens, certaines psychothérapies comme les thérapies psychocomportementales sont officiellement bénéfiques dans un grand nombre de situations pathologiques et peuvent renforcer l’action d’un psychotrope ; pour l’homme de recherche, cette confrontation entre deux types de pratiques thérapeutiques éclaire la façon dont le cerveau humain réagit de manière non pavlovienne à l’environnement et donc à des stratégies non médicamenteuses ; cette vision neurophilosophique semble prometteuse pour la psychiatrie de demain (Kandel, 1999 ; Edelman, 2002 ; Edelman, 2003).
* Laboratoire de Pharmacologie - Université de Rennes1 - Faculté de Médecine, CS34317 - 2, avenue du Pr Léon Bernard 35043 RENNES
Delacour J. (1997). Neurobiology of consciousness : an overview. Behav Brain Res 85, 127-141.
Gabbard GO; (2000). A neurobiologically informed perspective on psychotherapy. B J Psychiatry 177, 117-122.
Allain H, Akwa Y, Lacomblez L, Lieury A. (2006). Impaired cognition in adults: pharmacological management strategies. NeuroPsy Dis Treat (in press).
Bailey CH, Kandel ER. (1993). Structural changes accompanying memory storage. Ann Rev Physiol 55, 397-426.
Greenough WT, Black JE, Wallace CS. (1987). Experience and brain development. Child Dev 58, 539-559.
Pantev C, Oostenveld R, Engelien A, Ross B, Roberts LE, Hoke M. (1998). Increased auditory cortical representation in musicians. Nature 392, 811-814.
Kandel ER. (1998). A new intellectual framework for Psychiatry. Am J Psychiatry 155, 457-469.
Amini F, Lewis T, Lannon R, Louie A, Baumbacher G, McGuinness T, Schiff EZ. (1996). Affect, attachment, memory: contributions toward psychobiologic integration. Psychiatry 59, 213-239.
Liggan DY, Kay J. (1999). Some neurobiological aspects of psychotherapy. J Psychother Pract Res 8, 103-114.
Cahill L, Haier RJ, Fallon J, Alkire MT, Tang C, Keator D, Wu J, McGaugh JL. (1996). Amygdala activity at encoding correlated with long-term, free recall of emotional information. Proc Natl Acad Sci 93, 8016-8021.
Allain H, Lessard Y, Bentué-Ferrer D. Thérapeutiques médicamenteuses. In: Stress, pathologies et immunité, J. M. Thurin, N. Baumann Coordinateurs, Flammarion Médecine-Sciences 2003, 249-258.
Beutel ME, Stern E, Silbersweig DA. (2003). The emerging dialogue between psychoanalysis and neuroscience: neuroimaging perspectives. J Am Psychoanal Assoc 51, 773-801
Roffman JL, Marci CD, Glick DM, Dougherty DD, Rauch SL. (2005). Neuroimaging and the functional neuroanatomy of psychotherapy. Psychol Med 35, 1385-1398.
Etkin A, Pittenger C, Polan HJ, Kandel ER. (2005). Toward a neurobiology of psychotherapy: basic science and clinical applications. J Neuropsychiatry Clin Neurosci 17, 145-158.
Baxter LR Jr, Schwartz JM, Bergman KS, Szuba MP, Guze BH, Mazziotta JC, Alazraki A, Selin CE, Ferng HK, Munford P, Phelps ME. (1992). Caudate glucose metabolic rate changes with both drug and behavior therapy for obsessive-compulsive disorder. Arch Gen Psychiatry 49, 681-689.
Drevets WC. (1998). Functional neuroimaging studies of depression : the anatomy of Melancholia. Ann Rev Med 49, 341-361.
Brody AL, Saxena S, Stoessel P. et al. (2001). Regional brain metabolic changes in patients with major depression treated with either paroxetine or interpersonal therapy : preliminary findings. Arch Gen Psychiatry 58, 631-640.
Martin SD, Martin E, Rai SS, Richardson MA, Royall R. (2001). Brain blood flow changes in depressed patients treated with interpersonal psychotherapy or venlafaxine hydrochloride: preliminary findings. Arch Gen Psychiatry 58, 641-648.
Paquette V, Lévesque J, Mensour B, Leroux JM, Beaudoin G, Bourgouin P, Beauregard M. (2003). « Change the mind and you change the brain » : effects of cognitive-behavioral therapy on the neural correlates of spider phobia. Neuroimage 18, 401-409.
Halperin EC. (2001). Should academic medical centers conduct clinical trials of the efficacy of intercessory prayer ? Acad Med 76, 791-797.
Beecham J, Sleed M, Knapp M, Chiesa M, Drahorad C. (2006). The costs and effectiveness of two psychosocial treatment programmes for personality disorder: a controlled study. Eur Psychiatry 21, 102-109.
Bernhard B, Schaub A, Kummler P, Dittmann S, Severus E, Seemuller F, Born C, Forsthoff A, Licht RW, Grunze H. (2006). Impact of cognitive-psychoeducational interventions in bipolar patients and their relatives. Eur Psychiatry 21, 81-86.
Hoffman HG, Richards TL, Bills AR Van Oostrom T, Magula J, Seibel EJ, Sharar SR. (2006). Using fMRI to study the neural correlates of virtual reality analgesia. CNS Spectr 11, 45 -51.
Allain H, Bentué-Ferrer D, Polard E, Le Cavorzin P. (2003). Le placebo en neurologie. Neurologies 6, 61-71.
Zubieta JK, Yau WY, Scott DJ, Stohler CS. (2006). Belief or Need? Accounting for individual variations in the neurochemistry of the placebo effect. Brain Behav Immun 20, 15-26.
Zubieta JK, Bueller JA, Jackson LR, Scott DJ, Xu Y, Koeppe RA, Nichols TE, Stohler CS. (2005). Placebo effects mediated by endogenous opioid activity on mu–opioid receptors. J Neurosci 25, 7754-7761
Frank E, Novick D, Kupfer DJ. (2005). Antidepressants and psychotherapy: a clinical research review. Dialogues Clin Neurosci 7, 263-272.
Hollon SD, Jarrett RB, Nierenberg AA, Thase ME, Trivedi M, Rush AJ. (2005). Psychotherapy and medication in the treatment of adult and geriatric depression: which monotherapy or combined treatment ? J Clin Psychiatry 66, 455-468.
McPherson S, Cairns P, Carlyle J, Shapiro DA, Richardson P, Taylor D. (2005). The effectiveness of psychological treatments for treatment-resistant depression: a systematic review. Acta Psychiatr Scand 111, 331-340.
Mitte K. (2005). Meta-analysis of cognitive-behavioral treatments for generalized anxiety disorder: a comparison with pharmacotherapy. Psychol Bull 131, 785-795.
Compton SN, March JS, Brent D, Albano AM, Weersing R, Curry J. (2004). Cognitive-behavioral psychotherapy for anxiety and depressive disorders in children and adolescents: an evidence-based medicine review. J Am Acad Child Adolesc Psychiatry 43, 930-959.
Bhattacharjee Y. (2005). Neuroscience. Neuroscientists welcome Dalai Lama with mostly open arms. Science 310, 1104.
Cyranoski D. (2005). Neuroscience meeting draws fire over Dalai-Lama lecture. Nat Med 11, 1130.
INSERM (2004). Psychothérapies, trois approches évaluées. Editions Inserm, 1-63.
Pewzner-Apeloig E. (2005). Psychologie universelle, psychologie plurielle : la psychologie est-elle une production culturelle ? Ann Med Psychol 163, 107-117.
Brunod R. (2005). Les neurosciences au XVIIe siècle (ou l’erreur de Damasio). Ann Med Psychol, in press.
Allain H, Bentué-Ferrer D, Polard E. (2006). Image du médicament de la démence. In : Image et démence. BF Michel, F Verdureau, B Dubois, éds, Solal éditeur, Marseille, 235-239.
Kandel ER. (1999). Biology and the future of psychoanalysis: a new intellectual framework for psychiatry revisited. Am J Psychiatry.156, 505-524
Edelman S. (2002). Constraining the neural representation of the visual world. Trends Cogn Sci 6, 125-131.
Edelman GM. (2003). Naturalizing consciousness: A theoretical framework. Proc Natl Acad Sci 100, 5520-5524.
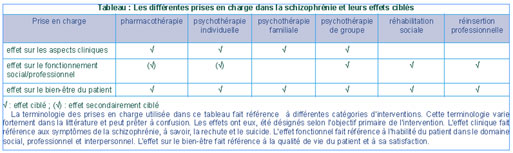
Dans une prise en charge globale de la schizophrénie, une combinaison de thérapie psychopharmacologique et d’intervention psychosociale est souvent nécessaire. La première modalité bénéficie du développement continu de nouveaux agents antipsychotiques. Mais, l’importance des interventions psychothérapeutiques est soulignée par les limites mêmes de la pharmacothérapie moderne. Bien que les médicaments antipsychotiques soient généralement efficaces dans la réduction des symptômes psychotiques de la schizophrénie, ils n’apportent pas suffisamment d’amélioration sur le fonctionnement interpersonnel. Plusieurs études ont indiqué que la thérapie psychopharmacologique, complétée par une thérapie non médicamenteuse comme la psychothérapie et la thérapie psychosociale peuvent réduire certains symptômes de la maladie et améliorer l’évolution de la schizophrénie. Il est important de combiner les différents types de prise en charge. La prise en charge globale peut alors être structurée sous une forme matricielle, qui lie des effets spécifiques à des interventions spécifiques (tableau p5).
Il existe plusieurs ouvrages, qui tracent les grandes lignes de la prise en
charge des patients atteints d’une schizophrénie, par exemple
la conférence de consensus avec le texte des experts publiée
en 1994 par la Fédération Française de Psychiatrie et
l’Agence Nationale de l’Evaluation Médicale (ANDEM)1,
les recommandations de 1998 de The Schizophrenia Patient Outcome Research
Team (PORT)2, de l’American
Psychiatric Association (APA)3 ainsi que la conférence
de consensus (FFP 2003) sur les schizophrénies débutantes4.
Dans les quatre, l’association de la psychothérapie à la
pharmacothérapie est fortement recommandée. Les traitements médicamenteux
doivent donc toujours être associés à des psychothérapies,
pratiquées par des professionnels de la santé spécialement
formés.
Malgré cela, les thérapies à visée psychothérapeutique
ne sont pas suffisamment répandues car leurs coûts par rapport à leur
efficacité sont considérés comme élevés.
Cependant certains les considèrent comme très utiles. En effet,
ces thérapies améliorent notamment l’observance, la compréhension
du malade face à sa maladie, et ainsi réduisent le risque de
rechute.
En pratique, une prise en charge globale de la schizophrénie débute par des soins médicaux qui peuvent réduire l’intensité des symptômes psychotiques, améliorant ainsi le fonctionnement du patient et permettant sa sortie de l’hôpital. La psychothérapie peut accroître le degré de fonctionnement interpersonnel. Les programmes d’adaptation sociale améliorent encore le fonctionnement des patients et contribuent à leur insertion dans la communauté. Ensuite, la réinsertion professionnelle favorise l’adaptation sociale et réduit ainsi le risque de rechute. Les thérapies de cette prise en charge globale sont associées de manière structurée et agissent en interaction.
Afin d’évaluer l’efficacité de l’association d’une psychothérapie à une pharmacothérapie, des études ont été menées. Celles-ci restent rares, elles sont pour la plupart menées aux Etats-Unis et comportent certaines limites. L’étude de McFarlane et al. (1995)5, est l’une des plus rigoureuses en terme de méthodologie, de descriptif et de documentation des résultats. L’objectif était de comparer les résultats de 1) un traitement psycho-éducationnel en groupe multifamilial (TMF) associé à une pharmacothérapie et 2) un traitement psycho-éducationnel unifamilial (TUF) associé à une pharmacothérapie. 172 patients ont été inclus et répartis de façon aléatoire entre les deux types de prise en charge à travers six hôpitaux de l’état de New York. Les mesures de résultats portaient sur : la rechute psychotique, le statut symptomatique, l’observance du traitement pharmacologique, la ré-hospitalisation, et le statut d’activité (travail ou chômage).
Les résultats de cette étude ont montré que pour les patients du groupe TMF et pharmacothérapie, le taux de rechute à deux ans était significativement inférieur à celui des patients du groupe TUF et pharmacothérapie (16% versus 27%). Les taux de rechute pour les deux modalités étaient largement inférieurs aux taux attendus (65% à 80% à 2 ans) chez les patients recevant un traitement individuel et une pharmacothérapie. Les taux et le nombre de ré-hospitalisations par patient, ainsi que les symptômes psychotiques ont été significativement réduits dans les deux groupes. Le taux d’observance du traitement pharmacologique était très élevé dans les deux groupes (~90%), sans qu’il n’y ait cependant de différence observée entre eux ou à différentes périodes de l’étude. Néanmoins, dans le groupe TMF, une réduction de la dose moyenne d’antipsychotique a été observée sur les deux ans tandis que, pour le groupe TUF, une augmentation de la dose moyenne était notée. Le niveau d’activité (pouvoir mener des activités de la vie quotidienne telles que le travail) représente un facteur important pour le patient. Une amélioration du taux d’activité a été observée pour les deux groupes avec une tendance en faveur du groupe TMF (augmentation de 18% versus 7% dans le groupe TUF). Ayant un échantillon important et un suivi assez long, cette étude a permis de montrer l’efficacité de deux types de psychothérapie familiale en association avec une pharmacothérapie.
De telles études sont assez rares dans la littérature et inexistantes en France. Il existe en effet très peu d’essais contrôlés sur l’association de la psychothérapie à la pharmacothérapie dans la schizophrénie. Les types et les modalités de mise en oeuvre des psychothérapies varient beaucoup entre les études, rendant ainsi la comparaison difficile. Les essais contrôlés disponibles sont souvent fondés sur une méthodologie non adaptée à l’objectif, réduisant ainsi la viabilité des résultats. Les études manquent en effet souvent de groupe de comparaison, l’attribution du traitement est souvent biaisée, les mesures de résultats évaluées ne sont pas fiables et le suivi est souvent très ou trop court. À ce jour, il est donc difficile de tirer des conclusions fondées sur la preuve concernant l’efficacité des différents types de psychothérapie pour les personnes atteintes d’une schizophrénie.
Toutefois, la psychothérapie et la sociothérapie employés en association avec une pharmacothérapie peuvent avoir certains bénéfices pour les patients. Les études, aussi limitées qu’elles soient, ont montré que les actions thérapeutiques doivent être personnalisées et adaptées d’une façon flexible selon les besoins changeant du patient au courant de sa vie. De plus amples recherches sont nécessaires pour établir l’efficacité de beaucoup de ces actions utilisées actuellement, mais elles devront prendre en compte cette finesse afin de ne pas donner une évaluation erronée.
* * Économiste de la Santé, Docteur en Santé Publique.
1. Kovess V, Caroli F, Durocher A, et al. (1994). Conférence de consensus : stratégies thérapies à long-terme dans les psychoses schizophréniques, Texte des experts, Paris, Frison-Roche Ed.
2. Lehman AF, Steinwachs DM, & co-investigators of the PORT Project (1994). At Issue : Translating Research Into Practice : The Schizophrenia Patient Outcomes Research Team (PORT) Treatment Recommendations. Schizophrenia Bulletin, 24 (1) : 1-10.
3. American Psychiatric Association (2004). Practice Guideline for the Treatment of Patients with Schizophrenia, 2nd edition, American Psychiatric Publishing: Washington DC.
4. Petitjean F, Marie-Cardine M. (sous la dir.) (2003). Schizophrénies débutantes. Diagnostic et modalités thérapeutiques, Paris, John Libbey.
5. McFarlane WR, Lukens E, Link B, Dushay R, Deakins SA, Newmark M, Dunne EJ, Horen B & Toran J (1995). Multiple-family groups and psychoeducation in the treatment of schizophrenia, Archives of General Psychiatry, 52 : 679-687.
Pierre Simon, psychopharmacologue bien connu, disait il y a un peu plus de 25 ans que la place des médicaments en psychiatrie de l’enfant était « limitée » et ajoutait : « qu’elle soit limitée est plutôt satisfaisant… mais qu’elle soit mal délimitée l’est beaucoup moins ». Qu’en est-il en 2006 ? C’est ce que nous allons essayer de voir à propos des antidépresseurs dans l’abord thérapeutique actuel des états dépressifs de l’enfant et de l’adolescent.
Il n’est guère utile d’évoquer ici longuement la polémique survenue en 2004 et 2005 concernant l’usage des antidépresseurs chez les adolescents et les enfants dans des états dépressifs. Rappelons cependant que c’est en avril 2003 que le Comité du médicament du Royal College of Medicine a d’abord interdit l’utilisation de la Paroxetine chez le mineur dans l’indication de la dépression puis en décembre 2003 a étendu cette interdiction à tous les inhibiteurs spécifiques de la recapture de la sérotonine (ISRS) dans cette indication, à l’exception de la Fluoxetine, et ce à la suite d’un certain nombre de travaux tendant à montrer qu’il y avait plus de tentatives de suicides et de suicides chez les mineurs déprimés traités par antidépresseurs ISRS que dans une population non traitée par ISRS mais par Placebo. Début 2004, la Food And Drug Administration a adopté la même position. Un an plus tard en décembre 2004, l’Agence Européenne du Médicament a formulé les mêmes recommandations. En France le Ministre de la Santé de l’époque (Ph. Douste-Blazy) a fait plusieurs interviews sans prendre vraiment position sur le fond, mais en recommandant d’être particulièrement prudent. L’écho donné dans la presse à ces décisions a surpris tout autant les familles et nos patients que les praticiens. En effet, ces derniers s’appuyaient dans leur pratique sur les données issues d’essais médicamenteux réalisés en population adulte, connaissant mal pour la plupart les données spécifiques à l’enfance et à l’adolescence. Que sont donc ces dernières ? Nous allons essayer de les résumer en nous appuyant sur l’excellente revue générale faite par D. Cohen** en 20051.
Il est utile de présenter ces résultats en fonction des données concernant d’une part l’efficacité des ISRS et d’autre part l’augmentation du risque de passage à l’acte suicidaire.
1. Dans l’article pré cité1, D. Cohen résume l’ensemble des résultats des essais contrôlés randomisés impliquant un ISRS dans la dépression de l’enfant et de l’adolescent. Il n’est pas inintéressant de noter que ces résultats se situent dans un contexte où aucune étude antérieure n’a montré qu’un antidépresseur tricyclique pouvait être intéressant dans la dépression de l’enfant et de l’adolescent. En tout, dix essais médicamenteux publiés jusqu’en 2004 sont rapportés, dont la moitié concerne la Fluoxetine. Cette molécule a montré son intérêt dans le traitement de la phase aigue de la dépression de l’enfant et de l’adolescent dans 3 études différentes. Néanmoins, la supériorité de la molécule contre placebo s’est avérée modeste puisque présente sur certaines variables et dans certaines analyses statistiques seulement. Pour les autres études, 3 essais concernent la Paroxetine même si un d’entre eux n’avait pas de bras placebo. Un seul de ces essais a suggéré une possible supériorité de la Paroxetine versus le placebo. Une autre publication concerne la Sertraline ; la dernière, le CitaIopram, montre là encore une discrète supériorité de la molécule versus le placebo.
Ceci dit, les données publiées par les firmes ne sont que parcellaires puisque la plupart des essais négatifs n’ont pas été rapportés dans la littérature internationale. Ainsi selon D. Cohen, il y a 4 raisons qui ont amené la prise de décision des comités du médicament. La première, et non des moindres si l’on reste dans une perspective d’Evidence Based Medicine, est l’absence de données incontestables concernant l’efficacité des ISRS comparés au placebo dans la dépression de l’enfant et de l’adolescent. La deuxième est l’absence d’indépendance des investigateurs par rapport aux industriels, ce qui a facilité dans plusieurs publications une discrète manipulation des données ou une présentation avantageuse sans le détail du nombre de rémissions ou des effets secondaires (gestes suicidaires). La troisième raison concerne un point très important sur lequel nous allons revenir, la très forte réponse au traitement dans les bras placebos des essais pharmacologiques de la dépression de l’enfant et de l’adolescent. Enfin, la dernière raison évoquée est la constatation de l’augmentation du risque de passage à l’acte suicidaire chez les patients sous molécule active par rapport au placebo. Voyons donc ce qu’il en est pour ce dernier point.
2. Anti dépresseur ISRS et risques suicidaires chez
l’enfant et l’adolescent.
Les méta-analyses ont montré des données incontestables
quant à l’augmentation du risque de passage à l’acte
suicidaire sous ISRS dans la dépression de l’enfant et de l’adolescent.
Néanmoins cette augmentation reste mesurée puisqu’on a
en fonction des molécules 2,4% à 7,7% de gestes suicidaires dans
les groupes sous traitement actif comparés à 0,6% à 3,6%
dans les groupes sous placebo. Cela dit, l’augmentation du risque suicidaire
est retrouvée également pour tous les médicaments antidépresseurs
dans les études réalisées chez l’adulte et cette
augmentation semble se concentrer plutôt dans les 15 premiers jours du
traitement. On retrouve là une notion classique toujours citée
dans notre Vidal, celle du risque de désinhibition et de passage à l’acte
suicidaire sous antidépresseurs en début de traitement, et qui
impose une surveillance et une prévention spécifiques.
Sans bien entendu rappeler toute la clinique de la dépression dans
l’enfance d’une part et à l’adolescence d’autre
part, il est nécessaire de souligner le fait que l’épisode
dépressif caractérisé de l’enfant et de l’adolescent
n’est en aucune façon identique à l’état dépressif
caractérisé chez l’adulte et même chez le jeune adulte4.
Il est très important de le faire dans la mesure où on voit beaucoup
d’affirmations contraires ou plutôt d’affirmations implicites
et tacites laissant penser que la dépression de l’enfant et de
l’adolescent est de même nature que la dépression du sujet
adulte. Pourtant de très nombreuses études ont déjà montré le
contraire.
Bien sûr, on peut voir des tableaux cliniques francs où l’enfant
apparaît clairement malheureux, triste, inhibé, incapable de trouver
de l’intérêt à ce qui se passe autour de lui, voire
exprime des sentiments de dévalorisation et de remords et/ou de culpabilité.
En fait, c’est toute une gamme d’attitudes assez diverses qui doit
attirer l’attention et qui est faite comme l’indiquent W. Joffe
et J. Sandler3 :
- une apparence de tristesse accompagnée d’ennui, une attitude de retrait, de désintérêt, plus ou moins permanente ;
- un aspect de mécontentement avec une faible capacité à trouver du plaisir avec quelqu’un, dans une activité, dans le jeu par exemple, un sentiment d’être rejeté ou mal aimé, coïncidant avec une tendance à se détourner rapidement des partenaires vécus comme décevant ;
- une incapacité à recevoir une aide ou un réconfort sans manifester bientôt une attitude de dépit ou d’irritabilité ;
- une tendance générale à régresser vers une attitude passive ;
- divers troubles somatiques (alimentaires, du sommeil, notamment un certain degré d’hypersomnie).
Ainsi des perturbations somatiques, un échec scolaire ou dans d’autres domaines, des troubles du comportement peuvent être, à l’occasion, des symptômes dépressifs chez l’enfant.
Il est habituel de dire qu’à l’adolescence la dépression est à la fois plus fréquente (jusqu’à 6 ou 7%, contre 2 à 3% chez les enfants de moins de 12 ans), peut ressembler plus au tableau clinique de l’adulte, mais va en fait s’exprimer volontiers par diverses manifestations : une irritabilité, voire une agressivité inhabituelle (« mes parents ne comprennent rien… le professeur est nul … »), des sentiments d’infériorité, un retrait, des troubles de l’alimentation et du sommeil. Ils peuvent également s’exprimer par des troubles du comportement, une externalisation de la souffrance interne et un déni de celle-ci, avec par exemple une recherche frénétique de relations sexuelles qui ne satisfait pas l’adolescent, par une fugue, de la violence et des comportements agressifs, une consommation de drogue, une tentative de suicide, etc…
C’est une notion qui non seulement renvoie à l’expérience clinique quotidienne des praticiens mais aussi est démontrée par plusieurs études bien conduites au plan méthodologique depuis la fin des années 1990 et le début des années 2000, nous allons y revenir.
Ceci dit, il est intéressant de noter que dans les essais médicamenteux
contrôlés dont nous avons parlé plus haut, la réponse
favorable au traitement dans les bras placebo est une notion fortement retrouvée
dans tous ces essais et qui peut être comprise comme le fait que l’enfant
s’inscrit alors dans une dynamique de type psychothérapique (au
sens large) dans la mesure où il fait l’objet d’une attention,
d’un intérêt, de sollicitations à propos de ce qu’il
vit, ressent et a envie d’exprimer, cela quelque soit le point de vue
du clinicien investigateur.
Indépendamment de cette démonstration, on pourrait presque dire
indirecte, lors d’essais médicamenteux thérapeutiques,
plusieurs travaux ont montré l’efficacité de l’abord
psychothérapique dans la dépression de l’enfant et
de l’adolescent. Plusieurs techniques ont été évaluées
dans des essais randomisés et contrôlés concernant des
thérapies psychodynamiques, des psychothérapies interpersonnelles
ou bien encore cognitives, comportementales et familiales.
Notre pratique et notre formation nous ont orienté vers la réalisation de psychothérapies d’inspiration psychanalytique et de consultations thérapeutiques et suivis se situant dans cette même perspective psychodynamique. Nous voudrions précisément souligner tout l’intérêt de consultations thérapeutiques régulières avec l’enfant ou l’adolescent où l’on va s’intéresser à son vécu, à sa situation actuelle, à ce qu’il va progressivement nous dire de ses interactions et de ses relations avec ses pairs, avec ses parents, ses sentiments d’échec, d’infériorité, de sa culpabilité et aussi de tout ce qu’il peut y avoir d’éventuelle agressivité à l’égard de tel ou tel dans son vécu. On voit bien dans ce type de travail psychothérapique (au sens large) réalisé dans des consultations régulières et suffisamment fréquentes tout ce qui peut être mobilisé si l’enfant ou l’adolescent ressent notre attitude comme suffisamment empathique et bienveillante, lorsque nous nous intéressons réellement à ce qui se passe en lui, à sa vie interne. Bien entendu, ce type de consultation thérapeutique comporte parallèlement un travail d’aide des parents tant au niveau de ce qu’ils vivent eux-mêmes dans la situation et de leurs interactions, plus ou moins problématiques, avec leur enfant. Cela pose la question de l’interêt personnel à ce type de travail et de la formation dans ce domaine.
V - Pour conclure ce rapide survol de l’abord thérapeutique en matière de dépression de l’enfant et de l’adolescent, où est soulignée la notion que les traitements non pharmacologiques, c’est-à-dire psychothérapiques (au sens large), sont particulièrement efficaces, on peut dire, en réponse à la question posée dans le titre qu’il n’est pas exclu que les ISRS aient une action psychotrope efficace, les questions étant de savoir dans quels cas et comment gérer et tenir compte d’une manière plus prudente du risque de passage à l’acte suicidaire déjà élevé dans la pathologie dépressive et qui le semble un peu plus encore en début de traitement par ISRS.
Il nous semble qu’à partir de notre pratique une éventuelle prescription médicamenteuse d’un antidépresseur ISRS1,2 n’est pas totalement à écarter dans certains états dépressifs sévères et persistants du grand enfant et de l’adolescent, lorsqu’un travail psychothérapique bien conduit a échoué, cela dans le cas évidemment d’une prise en charge globale du jeune déprimé et de sa famille. Pour en revenir à la question initiale, on voit donc qu’avec D. Cohen nous ne sommes pas favorables à une interdiction pure et simple de la prescription des ISRS dans la mesure où dans un petit nombre de cas, celle-ci nous apparaît utile pour prendre en charge certaines dépressions de l’enfant et de l’adolescent à la fois sévères et résistantes. Par contre, nous pensons que, « vu les dérives inflationnismes de la prescription des ISRS à tous les âges de la vie et en particulier chez les sujets jeunes, leur prescription devrait être limitée dans cette tranche d’âge aux seuls spécialistes »1.
* Service de Psychiatrie de l’enfant et de l’adolescent, G.H. Pitié-Salpêtrière (AP-HP). Faculté de Médecine Pierre et Marie Curie (Université Paris VI).
** Je remercie le Professeur D. Cohen de ses remarques à l’occasion de cet article.
1. Cohen D. (2005). Faut-il interdire les anti-dépresseurs inhibiteurs spécifiques de la recapture de la sérotonine dans la dépression de l’enfant et de l’adolescent ? Entretiens de Bichat-Thérapeutique. Expansion scientifique française, Paris, 216-233.
2. Cohen D., Gerardin P., Flament M., Purper-Ouakil D., Mazet Ph. (2004 ). Pharmacological treatment of adolescent depression. J. Child Adolesc. Psychopharmacal., 14 : 21-33.
3. Joffe W. G., Sandler G. (1967). Remarques sur la souffrance, la dépression et l’individuation. Psychiatrie de l’enfant, 10 : 123-156.
4. Mazet Ph., Houzel D. (1993,). Psychiatrie de l’enfant et de l’adolescent, Maloine, Paris, 258-264.
Le petit ouvrage de Michelle B. Riba et Richard Balon1 fait partie d’une série de 5 livres2 de la série « Core competencies in psychotherapy », dirigée par Glen O. Gabbard. Chacun d’entre eux, destiné aux praticiens en formation (residents), rédigé par des experts de premier plan dans le domaine, présente les principes fondamentaux du traitement présenté, ainsi que les critères d’évaluation des compétences.
Le chapitre introductif de celui-ci décrit succinctement l’organisation du système psychiatrique américain et de la formation des psychiatres, et ses liens avec le processus thérapeutique. Il offre la possibilité d’une réflexion comparative avec le système français, et sur les conséquences possibles de l’importation de certaines des caractéristiques de cette organisation (la suppression de l’accès direct au psychiatre, la création d’une profession de psychothérapeutes, le système d’orientation et de diagnostic des patients par exemple…). Deux sections présentent ensuite, suivant le même plan3, l’approche « traitements intégrés » (pharmacothérapie et psychothérapie sont assurées par le même praticien) et l’approche « traitements dissociés » (chacun des traitements est assuré par un praticien différent).
Le dernier chapitre concerne l’évaluation des compétences, la supervision et le suivi des traitements. Il présente en particulier les standards de compétence requis pour les étudiants en fin de formation, et qui sont utilisés pour l’enseignement, la formation, la supervision des praticiens, sous la forme d’une liste de compétences élémentaires résumant ce qui est contenu dans l’ouvrage (14 pour le traitement intégré, 18 pour le traitement dissocié), qui sont ensuite présentées par domaines : connaissances (8 items), capacités pratiques (17 items), attitudes (7 items). On notera par exemple parmi les attitudes requises « l’acceptation d’enregistrements audio, vidéo, et d’observation directe des séances » (pour la supervision).
Le niveau de généralité assez élevé de
l’ouvrage, destiné aux étudiants, ne le rend pas nécessairement
indispensable au praticien expérimenté, bien qu’il puisse
fournir l’occasion d’un retour utile sur la pratique à partir
de la « check-list » des processus de décision
qu’il présente. Mais au-delà de cette utilité pratique,
on y trouvera des éléments de réflexion intéressants, à l’heure
ou se pose de façon aigüe la question des « référentiels
de bonne pratique » et de la formation, en particulier dans le
cadre des lois sur l’évaluation des pratiques professionnelles
(EPP) et celles sur l’usage du titre de psychothérapeute et
les formations afférentes. Les « standards » qui
y sont décrits sont beaucoup plus détaillés que ce que
l’on trouve par exemple dans les actuels référentiels
HAS, ou dans les décrets d’application en cours de rédaction.
Un aphorisme bien connu affirme que ce qui se passe aux Etats-Unis traverse
l’Atlantique avec quelques années de retard. Sera-ce aussi le
cas de ce qui se dessine dans cet ouvrage ?
*Résumé par Xavier Briffault
Références
1. Michelle B. Riba, Richard Balon, (2005).Competency In Combining Pharmacotherapy And Psychotherapy: Integrated And Split Treatment, American Psychiatric Publishing.
2. Les 4 autres étant « psychothérapies psychodynamiques de longue durée », « psychothérapies de soutien », « psychothérapies cognitivo-comportementales » et « psychothérapies brèves » (voir la présentation des ouvrages sur http://www.appi.org/set.cfm?id=5094).
3. Critères de sélection d’un traitement médicamenteux et d’un traitement psychothérapique ; Evaluation initiale, diagnostic, formulation du cas ; planification du traitement ; fin du traitement. Chaque chapitre fournit une petite liste bibliographique d’une dizaine de références.
Dernière mise à jour : 24 aôut 2006 16:18:38
Monique Thurin
| Accueil PLR | |